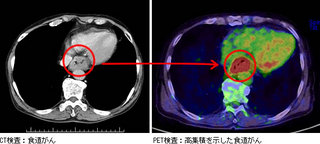
胃の電子スコ-プは、病変を詳しく調べるために、直接テレビ撮影し、ビデオにも記録できる、最新の検査装置です.レントゲン検査よりもはるかに,また以前の胃カメラやファイバ-・スコ-プよりもいっそう詳しく病変が観察できるのが特徴です.
この検査では,食道,胃,十二指腸の形態の変化,潰瘍,腫瘍あるいは各種の炎症性病変の診断ができます.生検といって病変の一部を採取し,病理検査によって手術が必要な病変か,そのままお薬で経過を見てよい病変なのかを鑑別することもできます.
以前の装置に比べ検査中の苦痛も少なくなりました.特に反射が強く、つらい経験をした方は、軽く眠っている間に終わってしまう方法も選べます.安心して検査をお受け下さい.
検査前日まで(前の晩)の注意
抗血栓薬(ワーファリン、パナルジン、プロサイリン、プレタール、バイアスピリン等)を服用中の方は、休薬と再開の時期を主治医と相談して決めてください.休薬しなくても検査はできますが、生検(病理検査)は出来ないことがあります.通常は検査前約1週間の休薬が必要です.
前日の夕食は,普通に食べて下さい(海苔、昆布、ワカメなど消化の悪いものはさけて下さい).
その後,就寝まで水分(お茶,水)を充分摂取して下さい.
検査当日(朝)の注意
検査の日は朝食を食べずに来院して下さい.
糖尿病の薬、抗血栓薬以外で、いつも朝に服用している薬は少量の水で服用してかまいません.
歯も磨いて結構です.少量のお水は飲んでも大丈夫です.
入れ歯のある方、特殊なお薬を服用している方、アレルギーや体の具合いの悪い方は看護婦に申し出て下さい.
反射が強いため以前の検査で苦しい思いをされた方は、安定剤で軽く眠っている間に検査を受ける方法も選べますので申し出て下さい.(その方は、車の運転をしないで来院して下さい)
検査前の処置
ゼリー状の麻酔薬とスプレーでのどを麻酔し、ベッドに仰向けに寝ます.
腕に胃の緊張を取る注射をします.反射の強い方には安定剤で軽く眠っている間に検査ができる注射をします.
検査の後は
検査の後、約2時間は,のどの麻酔がきいていますから,飲んだり食べたりしないでください.その間は,下を向いて軽く口をすすぐ程度にして下さい.
2時間位経って、のどがいつものような感じになったら、少量の水を飲み、むせずにうまく飲込める事を確かめてから飲食をはじめて下さい.
安定剤の注射をした方は,少し長めに休んでもらいます.念のため帰宅後もしばらく安静にして下さい(その日は車の運転をしないで下さい).
結果はビデオにより、その場でごらんになれます.
色素散布をされた方は、検査後尿や便が青みがかることがありますが、色素が排泄されるためで、すぐに元に戻りますから心配しないで下さい.
生検(病理検査)の標本を採取された方は、胃粘膜から少量の出血がありますので、検査当日は刺激物(香辛料、柑橘類等)や酒類の摂取は控えて下さい.翌日の便が、少し黒っぽくなることがあります.その後も、黒いタール様の便が続くようでしたら、すぐにご連絡下さい.
組織の生検をされた方は、病理検査の結果が10日から2週間後には出ますので、必ず結果を聞きに来院して下さい.
検 査後、大量の血を吐いたり、黒いタール様の便が出るときは、すぐに病院に連絡して下さい.