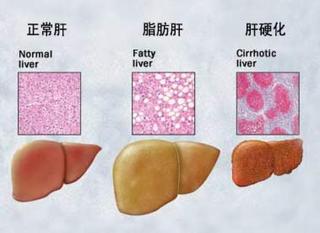
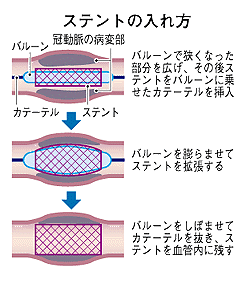
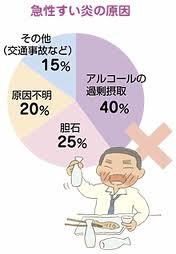
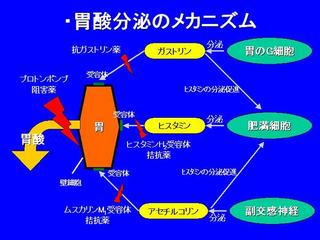
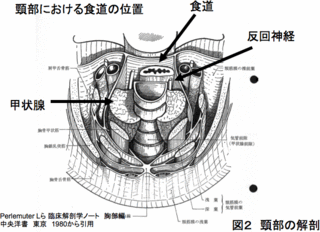
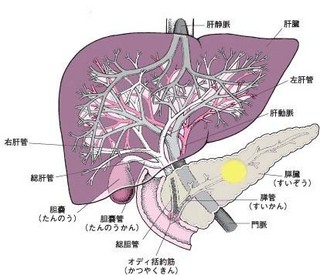
肺がん名医を末期闘病記に見つける
肺がん名医を見つける方法として、末期闘病記を活用する方法があります。なぜ末期の闘病記を選ぶかというと、末期症状から完治することは難しく、余命宣告がされるようなことになれば、当初の見込みと治療によって得られた症状の軽減(延命の期間)などが分かりやすいためです。
簡単に治療できる症状では、
肺がんの名医であるかどうかを判定することは難しいので、完治が難しい末期症状の患者さんの闘病記を参考にしようというわけです。せっかく残してくれた情報なのですから、後進としては大切に活用させていただきましょう。
どの病院に肺がん名医がいるかという具体的な情報が残されているものもありますし、ヒントが隠されている場合もあります。まずは有力な情報を探して、それが見つかったら掘り下げて確認を行っていくのがよいでしょう。やみくもに目を通していたのでは効率が悪すぎます。
時間が経てば症状は進行してしまうのが通常ですので、際限なく湯水のように時間を消費してよいわけではありません。限られた期間の中で、肺がん名医のいる病院を探し当てることが必要なのです。そのためには、方法も選ばなくてはなりません。
すでに検査を受けて症状が発見されているのであれば、悠長なことは言っていられません。将来の発症に向けての備えならのんびりでもよいでしょうが、そのような方はあまりいないはずです。ほとんどの方が、いざ病気になってから右往左往するものです。
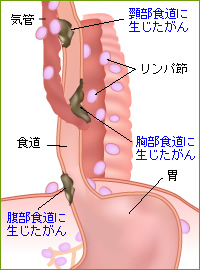
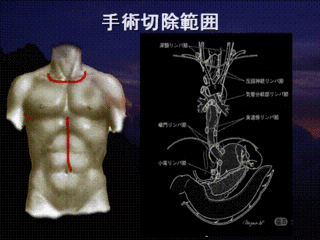
そのため、一刻も早く肺がん名医から手術や化学療法、放射線治療などを受けることが望まれます。悪性腫瘍が転移して広がってしまえば、手術で切除することも難しくなります。リンパ節や他の臓器、骨へも転移の可能性がありますので、範囲が広がってしまえば、収集がつかなくなります。
全身に転移の範囲を広げていく悪性腫瘍に対しては、たとえ肺がんの名医であっても完治を諦めざるをえないこともあります。せっかく一流の専門医を見つけても、これでは元も子もありません。まだ治癒できる段階のうちに、名医を見つけることが必要です。
したがって、肺がん闘病記もすべてを読んでいくのではなく、役立ちそうなところだけを飛ばし読みしていくことになります。たとえば、完治や手術に関する情報に関しては、目を通しておく価値があるのではないでしょうか。日常の生活を綴った箇所は、この際読み飛ばしておきましょう。気になるなら、後で読み返せばすむことです。
物事には優先順位をつける必要があります。名医から肺がん手術を受けるのなら、手術までに見つけなければならないわけです。時期が遅れたからといって、手術の時期を延期していると、その間に症状が悪化してしまうことだってあります。
専門医の力量は治療の効果に大きな影響を及ぼしますが、タイミングも大切です。せっかく初期症状の段階で見つかっていても、肺がん名医を探しているうちに末期に発展してしまったのでは台無しです。せっかくの早期発見の効果が失われないようにすることも、完治を目指す上で大切なことです。
したがって、バランス感覚を持っておくことが欠かせません。毎日末期の闘病記ばかり読みふけって治療も受けないのでは、完治に近づくどころか放棄していることにすらなりかねません。本来の目的を見失わないようにしましょう。
肺がんの名医から手術を受けたいと思うのなら、闘病記も手術の箇所を重点的に読んだ方がよいでしょう。そのことによって、卓越した技術を持った専門医を見つけることもできるかもしれませんし、実績についての知識を増やす機会も得られるでしょう。
ただし、特別難しい手術ではないのなら、肺がんの名医がいる病院であることにこだわらないことを選択することもできます。もちろん、それなりに実績のある病院や専門医を選ぶことは大切ですが、それで十分に対応できるのなら、あえてハードルを上げることはありません。
一流の職人を探し出すことが目的ではないのですから、たとえ肺がん名医ではないにしても、完治させてくれるのであれば、それで問題はないわけです。化学療法や放射線治療を上手に組み合わせて、手術なしで治療できるのなら、手術の腕は関係ありません。
あくまでも肺がんの名医がいる病院を見つけることは完治を目指すための手段であって、目的ではないのです。闘病生活が長引くにつれ、目的と手段を取り違ってしまいがちなので、注意してください。
どのような症状でも完治させられるほど、現在の医学は発達していません。どれほど優秀な専門医であっても、延命やQOL(生活の質)の向上が精一杯で、症状をなくすことなどはできないこともあります。
そのような状態になる前に、適切な治療を受けることが大切です。検査によって早めに悪性腫瘍の存在に気付くことも大切です。そのタイミングが遅れるほど、悪性腫瘍に転移の機会を与えることになり、肺がんの症状が悪化することになります。
何のために肺がん闘病記を読んでいるのかということを、しっかりと念頭に置いておきましょう。時間の経過と共に、いつのまにか当初の目的以外のものにすり替わってしまわないように気をつけてください。
肺がん名医を探したいと思っているなら、闘病記の読み方も変わってくるはずです。色々な雑念を振り払わなければ、目的地に到達するのが遅れるばかりです。そのことが身体にもたらす悪影響については、これ以上語る必要はないでしょう。
完治のためには肺がん名医を主治医に迎えることが大きく役立ちますが、それだけが唯一の条件ではありません。必ずしも必要条件ではありませんし、十分条件でもありません。柔軟に状況を判断して決断を下していくことが闘病生活においては求められるのです。
したがって、このままではいけないと考えるのなら、方向転換を行うことも検討しなくてはなりません。勇気が要ることですが、何もしないことで安全が保障されるわけではないのです。