食道の粘膜にできたがんが、どの程度の深さまで進んでいるのかを調べるためには、超音波検査を行っていきます。がんの表面だけを見ても、がんの進行具合は分からないため、超音波を使用します。
内視鏡の先端から超音波を発信して、その超音波の反射の状態を調べて、がんの深さを把握することができます。
リンパ節転移を調べるCT、MRI検査
がんが食道の壁から、まわりのリンパ節や臓器に転移しているかを調べるには、CT、MRI検査をおこないます。
最新の検査方法として注目されているのが、超音波内視鏡下穿刺吸引法(EUS-FNAB)です。内視鏡の先端から超音波を発信して、がんの場所を確認しながら、リンパ節に針を刺して、組織を採取していくという方法です。
従来の超音波内視鏡検査では、がんの進行度などから、リンパ節転移の予測をしていましたが、EUS-FNAB法では、組織を直接調べられるようになったので、正確な診断が可能になりました。
精度の高い診断ができるのがメリットですが、実施には医師の高い技術が必要なことや、検査ができる医療機関がまだまだ少ないことなどが課題となっています。
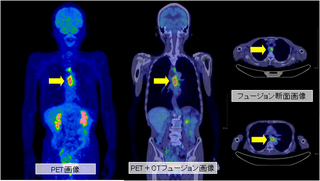
がんの悪性度を調べるPET検査
PET検査は、一度の検査で全身への転移の有無を調べることができる方法です。従来の方法では、肺、気管支など、食道から転移しやすい部位を1つずつ検査していました。
PETでは、放射線を放出するブドウ糖を静脈に注射したあと、からだから放出される放射線を画像に映していきます。がん細胞は、ふつうの細胞よりも分裂が早く、ブドウ糖を多く取り込むという性質があります。このため、放射線が多く放出された箇所は、がんである可能性も高くなります。
CTもPETも、患者さんはあお向けに寝て、機器の中を通るだけです。検査による痛みや副作用の心配は全くありません。